Moderní léčba pro Čechy: na inovativní lék tu pacienti čekají téměř nejdéle v Evropě

Na první pohled to může vypadat, že vina padá na Státní ústav pro kontrolu léčiv (SÚKL), případně, že za to může komplikovaná česká legislativa. Obojí je pravda, ale ne celá. Svou odpovědnost za to, že čeští pacienti čekají na nejmodernější léky téměř nejdéle v Evropě, mají i farmaceutické firmy a zdravotní pojišťovny, píše Lenka Kadeřávková na webu Hlídací pes.
Farmakologický výzkum snad ještě nikdy nešel tak svižně dopředu jako v posledních letech. Biologické léčbě se daří měnit některá smrtelná onemocnění v chronická, lidé s rakovinou často přežívají dlouhá léta, a to při zachování poměrně vysoké kvality života.
Vědecké týmy "chrlí" stále nové molekuly léčiv na trh, což je pro lékaře a pochopitelně pacienty skvělá zpráva. V České republice ovšem přístup k inovativní léčbě poměrně drhne.
Předposlední Česko
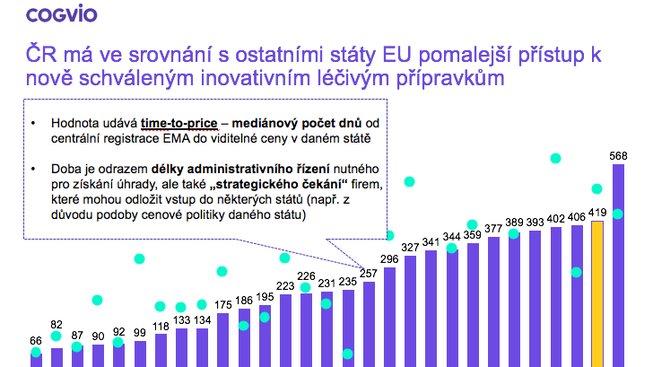
Podle nedávné analýzy společnosti Cogvio, která se specializuje na technologie a data ve zdravotnictví, české zdravotní pojišťovny začnou v průměru hradit moderní léčbu svým klientům s velkým zpožděním od chvíle, kdy Evropská léková agentura (European Medicines Agency – EMA) lék centrálně zaregistruje.
Tedy dlouho od rozhodnutí, že jde o účinné a bezpečné léčivo pro konkrétní typ onemocnění a je možné jej podávat pacientům.
V České republice celý proces průměrně zabere 419 dnů, což nás řadí na předposlední místo v Evropě, za námi už je pouze Rumunsko.
 inovace | zdroj:
Hlídací Pes
inovace | zdroj:
Hlídací Pes
Jen pro srovnání, nejrychlejší je německý systém, který standardně začne hradit svým pojištěncům lék z veřejného zdravotního pojištění za 66 dní od rozhodnutí EMA, následuje Velká Británie s 82 dny a Dánsko s 87 dny.
Bohaté ekonomiky, které příliš neřeší dopad ceny do rozpočtu, dalo by se říci. Jenže daleko před Českem je například i Portugalsko (90 dní), Litva (175 dní) a také ekonomickými problémy dlouho sužované Řecko (231 dní).
Nezajímavý pro český trh?
Mezi odbornou veřejností panuje shoda, že za průtahy do určité míry může špatná legislativa. Zákon č. 48/1997 o veřejném zdravotním pojištění a celý schvalovací proces, kterým musí výrobci léků při vstupu na český trh projít, je totiž velmi neflexibilní a přísný.
Vznikal v době, kdy celá řada složitých léků a terapií ještě vůbec nebyla známa. Ministerstvo zdravotnictví nyní připravuje novelu, která by měla proceduru zjednodušit a především zrychlit.
Posuzovat, do jaké míry je za zdržení odpovědný SÚKL, není úplně jednoduché. Lékový úřad je totiž jen jedním z článků celého procesu. A aby vůbec mohl začít rozhodovat, jestli se v ČR bude léčit novým lékem, musí o to zažádat konkrétní farmaceutická firma, která léčivo vyrábí, respektive distribuuje.
"To, že je lék registrován při EMA, pro českého pacienta nic neznamená. V tu chvíli si totiž držitel registrace (farmaceutická firma, pozn. red.) řekne, prima, léky budu dodávat do té a té země a Českou republiku si třeba vůbec nevybere. Buď proto, že je náš trh malý, anebo proto, že máme příliš složitý proces schvalování," konstatuje Irena Storová, ředitelka SÚKL.
Takový přístup farmaceutických firem není vůbec neobvyklý. I to by ovšem mohla zčásti změnit novela, protože podněty k zahájení řízení by mohly dávat i pacientské organizace nebo pojišťovny. Podobně jako to funguje například ve Velké Británii.
SÚKL také namítá, že řada žádostí od farmaceutických firem není kvalitně zpracovaná. Třeba v nich zcela chybí farmakoekonomický posudek, který je základem pro posouzení jednak nákladové efektivity léku (poměr léčebného přínosu léku a jeho ceny) i jeho dopadu do rozpočtu veřejného zdravotního pojištění. Lékový úřad pak vybízí k doplnění žádosti, to nějakou dobu trvá a celá procedura se zpomaluje.
Podle farmakoekonoma Tomáše Doležala může být problém jednoduše v tom, že podání žádosti o stanovení ceny a úhrady léčiva pro český trh je příliš levné, konkrétně za něj farmaceutická firma zaplatí 20 tisíc korun.
"To je v kontextu evropských agentur na východ i západ od nás naprosto směšná částka. Například na Slovensku žadatel zaplatí 3000 eur," uvedl s tím, že prostředí, tedy kvalitu podaných žádostí, by jistě kultivoval fakt, že by za ně farmafirmy zaplatily třeba 150 tisíc korun.
Peníze až na prvním místě
Nejvíce otazníků v rámci celého rozhodovacího procesu však vyvolávají jednání mezi farmaceutickými firmami a zdravotními pojišťovnami, tedy plátci léků.
Probíhají za zavřenými dveřmi, jsou předmětem obchodního tajemství a SÚKL k nim farmaceutické firmy vyzve téměř vždy, když se rozhoduje o úhradě drahých léčiv.
"Pokud nový lék znamená významné výdaje z rozpočtu zdravotních pojišťoven, tedy prakticky vždy, když jsou náklady vyšší než v případě aktuální hrazené léčby, SÚKL vydává negativní hodnotící zprávu (průběžné rozhodnutí) a vyzývá výrobce (farmaceutickou firmu) a zdravotní pojišťovny k jednání," popisuje situaci farmakoekonom Tomáš Doležal.
"Dokud zdravotní pojišťovny nepošlou do spisu souhlas, který je podmíněn podepsáním smlouvy o sdílení rizik, tak SÚKL nevydá rozhodnutí ani v případě, že je lék účinný, bezpečný, nákladově efektivní a potřebný," dodává.
Současná praxe je ta, že SÚKL k jednání není přizván, ale ani se nedozví podrobnosti dohody. Pouze získá informaci, zda k ujednání došlo a zda léky budou hrazeny či nikoliv. Jednání často probíhají řadu měsíců a jak lékaři, tak pacientské organizace občas bývají z rozhodnutí zklamáni.
"Nikdo nemá transparentní přehled o tom, co domluví držitel registrace s pojišťovnou a jak handlují s určitými kategoriemi. Výsledkem je například fakt, že držitel netrvá na úhradě onkologického léku a pojišťovna mu naopak schválí úhradu jiného léčiva. Dělá to velmi zlou krev i mezi pacientskými organizacemi navzájem," říká Šárka Slavíková, předsedkyně pacientské organizace Amélie.
Jinými slovy: to, které léky a na jaké choroby se budou českým pacientů proplácet, není ani tak ovlivňováno veřejným zájmem, ale ekonomickými dohodami komerčních subjektů.
Farmaceutické firmy si jsou zároveň vědomy, že hlavním cílem zdravotních pojišťoven je udržet rozpočet, proto je poměrně běžná praxe, že raději dopředu ustupují. Tedy – buď žádost o zavedení inovativního léku vůbec nepodají, nebo takzvaně zúží indikaci léku.
To znamená, že přestože dobře vědí, že léčivo by pomohlo širší skupině pacientů, žádají o úhradu z veřejného zdravotního pojištění pouze pro malou část nemocných. V opačném případě by totiž šlo o přílišný zásah do rozpočtu a to by u plátců neprošlo.
Lenka Kadeřávková pro Ústav nezávislé žurnalistiky
Kurzy
Finance
Kurzovní lístek: 18.4.2024 Exchange s.r.o.
| EUR | 25,270 | 25,390 |
| USD | 23,630 | 23,810 |